 小腸包括十二指腸、空腸和迴腸,佔據了整個腸胃道總長度的75%,約有6至7公尺長(圖一),然而小腸疾患卻只佔所有腸胃道疾病的不到10%。舉例來說,小腸惡性腫瘤佔腸胃道癌症約只有0.2%,而小腸出血也只佔消化道出血原因不及5%,雖說小腸疾病之發生率相對較低,有時候一般胃鏡與大腸鏡都無法診斷不明原因之腹痛,也可能是小腸出了問題。且通常診斷都需要花一些時間而造成治療延遲,小腸疾病一旦發生了,對於病患與臨床醫師來說,不論診斷或是治療上都是一大挑戰,也因此在過去,小腸被稱之為腸胃道之「黑暗大陸」。
小腸包括十二指腸、空腸和迴腸,佔據了整個腸胃道總長度的75%,約有6至7公尺長(圖一),然而小腸疾患卻只佔所有腸胃道疾病的不到10%。舉例來說,小腸惡性腫瘤佔腸胃道癌症約只有0.2%,而小腸出血也只佔消化道出血原因不及5%,雖說小腸疾病之發生率相對較低,有時候一般胃鏡與大腸鏡都無法診斷不明原因之腹痛,也可能是小腸出了問題。且通常診斷都需要花一些時間而造成治療延遲,小腸疾病一旦發生了,對於病患與臨床醫師來說,不論診斷或是治療上都是一大挑戰,也因此在過去,小腸被稱之為腸胃道之「黑暗大陸」。
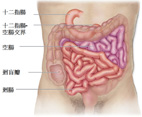
圖一、小腸大體解剖位置
(版權所有: McGraw-Hill Companies, Inc.)
在過去缺乏先進內視鏡儀器的年代,只能利用「小腸鋇劑攝影」或「電 腦斷層」來診斷小腸疾病,除了診斷率低的缺點之外,最後的確診與治療仍需要外科手術的介入。然而,近年來隨著內視鏡科技的進展(圖二),問題已經不再是絕對的外科疾病。最早1980年代的推入式小腸鏡雖解決了部分診斷困難的問題,但插入的深度對於整個小腸的鏡檢仍然是不足的。2001年左右,膠囊內視鏡開始進入臨床應用,對全小腸非侵入性檢查而言是極重要的里程碑,不過美中不足的是,對於無法吞嚥、腸阻塞、胃腸道憩室或裝有心臟節律器患者卻無法適用。此外,也無法取得組織檢體來確診或針對病灶局部內視鏡治療,這些缺點在2001年以後都將被氣囊輔助小腸內視鏡克服。
氣囊輔助小腸內視鏡(balloon assisted enteroscopy)」包括:「單囊小腸內視鏡(single balloon enteroscopy)」以及「雙囊小腸內視鏡(double balloon enteroscopy)」,其原理都是藉由氣囊撐開後與小腸壁接觸的固定力量,配合內視鏡之推入-拉回(push-and-pull)動作,將遠端之小腸套入內視鏡以利觀察,雙囊小腸內視鏡是最早發展與應用的氣囊輔助式小腸內視鏡,在2001年日本山本博德(Hironori Yamamoto)醫師(圖三右上)首先將其應用於臨床小腸疾病之內視鏡診斷;接著,又有單囊小腸內視鏡之發展,以及2007年左右發展的「螺旋式小腸內視鏡(spiral enteroscopy)」,基本原理也是利用螺旋狀突起物與小腸壁接觸之固定力量,來做深部小腸之內視鏡插入檢查;各種之小腸內視鏡都有其檢查效力上的優缺點,包括:小腸檢查之深度、檢查準備之時間以及診斷與治療效力之不同。然而,儘管氣囊輔助式小腸內視鏡可以增加插入之深度,利用內視鏡做「整段小腸」之鏡檢仍有相當之難度,部分之小腸疾病仍可能無法用內視鏡檢查與治療。
小腸疾病種類眾多,大致上分為良性與惡性,前者包括:小腸炎、微生物感染【病毒性、細菌性或寄生蟲(圖三右)】、腸沾黏(adhesion)或套疊(volvulus)、小腸內異物阻塞、平滑肌瘤(leiomyoma)、血管異常增生(angioectasia圖三左)、多發性息肉疾病(皮傑氏症候群Peutz-Jeghers syndrome圖三中)、發炎性腸道症(克隆氏症Crohn’s disease)、麩質過敏症或稱乳麋瀉(Celiac disease)等,而惡性包括有小腸腺癌(adenocarcinoma)、類癌(carcinoid tumor)、淋巴癌(lymphoma)、惡性肉瘤(sarcoma)等等,而小腸疾病之臨床症狀表現並沒有特別專一性,有可能和其他腸胃道疾病有類似的表現,例如:排便習慣或顏色改變、脂肪瀉、不明腹痛、吸收不良體重下降,因此其診斷常需要花一段時間,或其他檢查排除其他常見腸胃道疾病後才可能確診,建議若有診斷不明確之腸胃道疾病,仍應該就診胃腸專科醫師,並利用先進之小腸內視鏡技術來排除可能的小腸疾病。
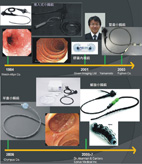
圖二、小腸內視鏡診斷之發展史
【圖二中為日本山本博德(Hironori Yamamoto)醫師】
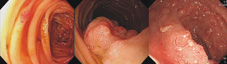
圖三、小腸疾病之內視鏡照片
(版權所有: McGraw-Hill Companies, Inc.)