 口腔癌在全世界的發生率約為每十萬人中有七位。在美國,新診斷率約為3%。而在台灣的新診斷率約為每年七千多位。第三、四期患者之五年存活率依照政府統計資料約為52%-33%。根據統計研究,口腔癌與抽菸、喝酒及嚼檳榔有絕對的關係。抽菸、喝酒及嚼檳榔同時使用的患者與正常人相比,增加約123%得口腔癌的機會。故口腔癌不僅是世界常見的癌症之一,更需注意的是在台灣逐年上升的發生率,使得頭頸癌在台灣十大癌症中已躍昇為第四位。
口腔癌在全世界的發生率約為每十萬人中有七位。在美國,新診斷率約為3%。而在台灣的新診斷率約為每年七千多位。第三、四期患者之五年存活率依照政府統計資料約為52%-33%。根據統計研究,口腔癌與抽菸、喝酒及嚼檳榔有絕對的關係。抽菸、喝酒及嚼檳榔同時使用的患者與正常人相比,增加約123%得口腔癌的機會。故口腔癌不僅是世界常見的癌症之一,更需注意的是在台灣逐年上升的發生率,使得頭頸癌在台灣十大癌症中已躍昇為第四位。
當口腔癌確定診斷後,其中一項重要的治療目標便是局部復發率的控制。傳統上,對局部侵襲性口腔癌患者而言,手術合併術後放射線與化學治療,在治療效果上與單獨使用手術、放射線治療或化學治療相比,會有更有效的控制與更佳的存活機會。故針對口腔癌的患者具危險因子如術後安全邊緣較近,淋巴、神經、血管侵犯或淋巴結外殼侵犯而言,手術合併術後同步性放化療是一個有利的選擇,其五年控制率約為46-53%。
導航螺旋刀影像導影系統有效提升口腔癌術後患者長期存活與局部控制率
本院自2006年引進導航螺旋刀至今,已有許多患者接受導航螺旋刀的治療。本院比較口腔癌術後患者這些年來接受導航螺旋刀治療與強度調控放射線治療的存活率與局部控制率。發現在5年存活率上,導航螺旋刀提供優於IMRT 30%以上的存活率(87%:48%,p = 0.015,如:圖一)與25%以上之局部控制率(85%:58%,p = 0.006,如:圖二)皆達統計上明顯差異。
在治療中,若體重下降達原體重的20%,病人發生感染、敗血性休克的機會將大大增加。在我們觀察中,在治療中發生體重下降達原體重的20%的人數,在接受導航螺旋刀治療的患者約為15%,而接受強度調控放射線治療則為35%。與強度調控放射線治療比較,接受導航螺旋刀的治療,可有效降低治療中體重嚴重下降的發生率約一倍以上。進而降低病人發生感染、敗血性休克的機會。
導航螺旋刀與傳統強度調控放射線治療技術比較
同時因放射線治療總時間小於8星期內,會有較好的存活與局部控制率,當我們比較病患接受導航螺旋刀與傳統強度調控放射線治療,接受導航螺旋刀的患者,約近9成的患者可在8星期內完成放射線治療,而接受強度調控放射線治療在8周內完成的比例僅為68%。此現象也反應在接受導航螺旋刀的患者比接受強度調控放射線治療的患者,能有較好的存活率與局部控制率。
另外在影像導影系統下,我們發現每日位移量最多可達1cm,仍然超出傳統強度調控放射線治療計畫之添加距離範圍(如:圖三)。故導航螺旋刀治療患者,透過每日影像導影系統進行每日治療位置之校正,截至目前案例,並無邊緣治療失敗之個案。反觀傳統強度調控放射線治療,其邊緣治療失敗占了失敗案例中的52%,此邊緣治療失敗的原因對於傳統強度調控放射線治療較差的局部控制與較差的存活率上,亦造成一定程度之影響。
目前針對頭頸部治療中,強度調控放射線治療(IMRT)是多數醫院所採用的治療技術,主要在於IMRT可提供較傳統更好的腫瘤順型治療與降低重要器官的傷害。而本院目前擁有導航螺旋刀影像導引系統(HT)與強度調控放射線治療,而根據本院長期追蹤統計資料顯示,導航螺旋刀(HT)比傳統強度調控放射線治療技術(IMRT)能提供更好的腫瘤順型度治療,且能及時偵測腫瘤或體態型變之狀況而給予矯正。
本院初步的結果顯示,在口腔癌患者手術後的治療,導航螺旋刀與傳統強度調控放射線治療相比,導航螺旋刀影像導影系統獲得了令人鼓舞的初步結果,不僅降低了邊緣治療失敗率,並減少了治療中所產生的副作用,進而提高了期限內完治的機率,也因此提升了局部控制率和提高了病患存活的機率。(本篇原文已獲BMC Cancer雜誌接受刊登於BMC Cancer. 2016; 16: 139)
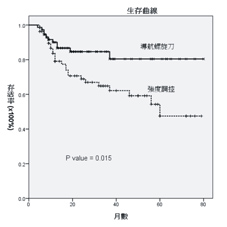
圖一、本院口腔癌術後患者使用導航螺旋刀與傳統強度調控治療之存活率相比。
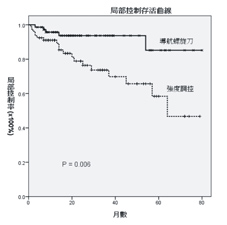
圖二 、本院口腔癌術後患者使用導航螺旋刀與傳統強度調控治療之局部控制率相比。
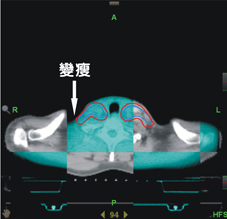
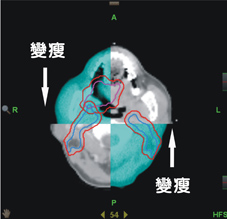
圖三、影像導引系統可提前發現病人體態變化而做出修正